| I. | Usnesení vlády ČR č. 155 ze dne 4. března 1998 | |
| II. | Důvodová zpráva | |
| III. | Vyhodnocení dosavadního průběhu restrukturalizace lůžkového fondu | |
| IV. | Příloha č. 1 | - Rámcová nabídka lůžkových kapacit, se kterou stát vstupuje do výběrových řízení |
| Příloha č. 2 | - Právní rámec výběrových řízení | |
| Příloha č. 3 | - Pomocný materiál pro členy komisí výběrových řízení ze zákona č. 48/1997 Sb. | |
| Příloha č. 4 | - Harmonogram výběrových řízení | |
| - Restrukturalizace a redukce lůžek v nemocnicích ČR doporučená na základě výsledku VŘ | ||
Tento materiál byl zpracován na základě
usnesení Poslanecké sněmovny PČR číslo
600 z 10. 12. 1998 a usnesení vlády ČR číslo
624 ze dne 8. 10. 1998. Jeho cílem je podat průběžnou
zprávu o procesu restrukturalizace lůžkového
fondu nemocnic v ČR. S ohledem na závažnost
tématu materiál popisuje proces v širším
kontextu - jednak jako proces neřízený, kdy
byly počty lůžek v nemocnicích měněny
v důsledku dopadu systému financování
zdravotní péče, a jednak jako řízený
proces, jehož hlavními součástmi jsou
výběrová řízení dle
zákona 48/96 Sb. a dále kontinuální
optimalizace sítě zdravotnických zařízení.
Materiál podrobně popisuje metodiku provádění
výběrových řízení i
jejich harmonogram a uvádí varianty závěrečných
stanovisek. V tabulkových přílohách
se porovnávají aktuální počty
lůžek akutní a následné péče
v nemocnicích ČR s návrhem optimálních
počtů lůžek a v některých
případech i s výsledkem již proběhlých
výběrových řízení ke
dni 20. 2. 1998. K tomuto termínu prošlo výběrovými
řízeními téměř 35 tisíc
lůžek akutní péče a téměř
3500 lůžek následné péče
s tím, že bylo navrženo je restrukturalizovat
na téměř 23 tisíce lůžek
akutní péče a téměř
8 tisíc lůžek péče následné.
Harmonogram, který je součástí materiálu,
schematicky zobrazuje řízenou restrukturalizaci
jako projekt rozdělený do dvou fází
v časovém horizontu sahajícím až
do konce roku 1998, což odpovídá závažnosti
změn, které řízená restrukturalizace
lůžkového fondu přináší.

Vláda
I. bere na vědomí restrukturalizaci lůžkového
fondu v České republice - vyhodnocení dosavadního
průběhu výběrových řízení
podle části IV předloženého materiálu;
II. ukládá ministryni zdravotnictví
1. předložit materiál uvedený v bodě
I tohoto usnesení předsedovi Poslanecké sněmovny
Parlamentu České republiky,
2. pokračovat podle harmonogramu uvedeného v příloze
č. 4 předloženého materiálu v
zahájené restrukturalizaci lůžkového
fondu,
3. předložit do 31. března 1998 vládě
na základě výsledků jednání
se zdravotními pojišťovnami návrh na řešení
financování následné lůžkové
péče včetně základní
ekonomické rozvahy,
4. ve spolupráci s ministrem obrany předložit
vládě do 31. března 1998 návrh restrukturalizace
nemocnic Ministerstva obrany,
5. ve spolupráci s ministry dopravy a spojů a financí
dokončit do 30. dubna 1998 privatizaci zdravotnických
zařízení původně zřizovaných
v rámci resortu dopravu,
6. informovat vládu do 7. května 1998 o výsledcích
základního kola výběrových
řízení,
7. předložit vládě do 10. června
1998 po projednání se zdravotními pojišťovnami
harmonogram vlastní realizace řízené
restrukturalizace nemocnic a léčeben,
8. ve spolupráci s ministrem vnitra zajistit splnění
úkolů vyplývajících z dohody
o začlenění Nemocnice Ministerstva vnitra
do lůžkových kapacit Ministerstva zdravotnictví;
III. zrušuje bod III/2 usnesení vlády
z 8. října 1997 č. 624, k postupu Ministerstva
zdravotnictví při restrukturalizaci lůžkového
fondu v České republice.
Provedou:
ministryně zdravotnictví,
ministři vnitra, dopravy a
spojů, financí, obrany
Výběrová řízení na lůžkovou
péči podle zákona č. 48/1997 Sb.,
o veřejném zdravotním pojištění,
znamenají ve své podstatě při jednorázovém
plošném provedení na území celé
republiky státní zakázku v ceně, která
dosahuje částky řádově několik
desítek miliard Kč ročně a samozřejmě
také významný zásah do struktury českého
zdravotnictví s nutnými dopady i mimo nemocniční
sféru.
Předpokládané změny ve struktuře
českého zdravotnictví by měly docílit
větší koncentraci nákladné akutní
nemocniční péče spolu s nutným
posílením lůžkové péče
léčebně rehabilitační a ošetřovatelské
a přenesení té medicíny, která
se může bez nemocničního lůžka
obejít, do sféry ambulantní ku prospěchu
pacienta i veřejných zdrojů. Jsou to změny,
které jsou nezbytné, mnohde bolestné, ale
v zásadě dojde k posílení dosavadních
vývojových trendů našich i evropských
při rozložení vlastní realizace těchto
změn do období 2 - 3 let.
Jako problém označujeme tu skutečnost, že
zákon nestanoví žádnou, byť omezenou,
závaznost výsledku výběrového
řízení pro zdravotní pojišťovny.
Teoreticky to znamená, že potřebnou síť
lůžkových zdravotnických zařízení
stanoví zdravotní pojišťovny bez významnější
ingerence státu. Je však pravdou, že se podařilo
uzavřít dohody, ve kterých zdravotní
pojišťovny deklarují, že budou výsledky
výběrových řízení do
značné míry respektovat.
Redukci akutního lůžkového fondu musí
předcházet garance existence dostatečného
počtu lůžek následné péče
a rozvoje ambulantní sféry včetně
domácí ošetřovatelské péče
a dobře fungující zdravotnické záchranné
služby. Počet lůžek následné
péče lze nepochybně ovlivnit výší
jejich úhrady a i tady je ingerence státu možná
až ve druhém kroku.
Nedílnou součástí restrukturalizace
je řešení resortního začlenění
nemocnic zřizovaných resorty vnitra, obrany a dopravy
a spojů.
V posledních letech se ukazuje medicínská
i ekonomická potřeba tento proces podstatně
urychlit řízeným způsobem. V letech
1975 - 1989 se zvýšil počet lůžek
o 4000. V době od 1. 1. 1990 do 30. 6. 1997 ubylo přes
26 tisíc lůžek. Proces této spontánní
restrukturalizace lůžek, který probíhá
dosud (viz kapitola 2) má být nahrazen řízeným
procesem restrukturalizace, který má fázi
přípravnou (výběrová řízení)
a fázi realizační (červen 1998 - prosinec
2000). Výsledkem by mělo být snížení
kapacity o cca 10 - 11 tisíc lůžek a cca 10
- 11 tisíc lůžek by se mělo transformovat
na lůžka pro dlouhodobou (doléčovací)
péči. Další rovinou transformace sítě
je její optimalizace v souvislosti s paralelním
zavedením systému standardizace procesů a
měření indikátorů kvality nemocniční
péče.
Základním mottem restrukturalizace lůžkového
fondu je a zůstává kvalitnější
a efektivnější nemocniční péče
při zachování její dostatečné
dostupnosti.
Rozvoj medicínských technologií způsobil,
že jsme schopni diagnostikovat a léčit nemoci
rychleji a účinněji, současně
ale za výrazně vyšší cenu. Postupně
klesá potřeba lůžek pro zajištění
akutní nemocniční péče a současně
narůstá finanční náročnost
jejich provozování. Nemocniční péče
poskytovaná na lůžkách dnes stojí
sice jen 25% prostředků vynakládaných
ze zdrojů veřejného zdravotního pojištění
(tj. cca 24 mld. Kč), vlastní náklady jsou
ale vyšší než jejich krytí ročně
cca o 2 - 3 mld.

Postupný reálný pokles zdrojů dostupných
pro relativně hustou síť nemocnic snižuje
reálné finanční možnosti plošně
udržovat ve funkci veškerou technologii, natož
pak nemocniční péči rozvíjet.
Zkracování doby pobytu v nemocnici, přesun
řady zákroků a operací do ambulantních
provozů v rámci nemocnic i mimo ně, a na
druhou stranu zvýšená potřeba kapacit
pro doléčování některých
stavů v jiném léčebném režimu
(převážně rehabilitačním)
vyžaduje optimalizaci sítě lůžkových
zařízení. Jedná se o péči
dlouhodobou, která je účinnější
pro některá onemocnění nebo jejich
určitá stádia, než péče
akutní a to za předpokladu zvýšení
odborné úrovně této dlouhodobé
(následné) péče a rozšíření
jejího spektra v nezbytné návaznosti na dostatečnou
sít' lůžek sociální péče.
Restrukturalizace na základě výběrových
řízení kromě prosté redukce
cca 9 000 lůžek má za cíl zvýšit
počet lůžek pro následnou doléčovací
péči cca o 10 600 lůžek transformací
stávajících vybraných kapacit pro
akutní péči.
Transformace se týká nejen těchto kapacit,
ale také přesunů počtu lůžek
mezi jednotlivými obory (hlavními i specializovanými).
Určitá koncentrace kvalifikovaného personálu
a náročné medicínské techniky
je nezbytná, jak v zájmu efektivní diagnostiky
a léčby na úrovni konce druhého tisíciletí,
tak z důvodů finančních. Dostatečná
efektivita i kvalita jednotlivých diagnostických
a léčebných postupů je možná
pouze tam, kde je prováděn dostatečný
počet výkonů. Při správné
indikaci závisí tento počet na velikostí
spádového území. Cílem restrukturalizace
lůžkového fondu je nalezení kompromisu
mezi mírou kvality a mírou dostupnosti.
Kromě určité velikosti spádového
území a určitého počtu lůžek
je zásadní také dostatečné
spektrum medicínských odborností. Medicína
se v posledních desetiletích stala oborem multidisciplinárním
a vynucuje si zajištění podmínek pro
koordinaci péče jednotlivých medicínských
oborů jak v diagnostice tak léčení.
Taková spolupráce není realizovatelná
ve všech stávajících 212 nemocnicích
na území ČR. Nebylo by to možné
ani v případě, kdybychom takovou péči
uměli zaplatit, protože tato země má
pouze 10 milionů obyvatel a tomu úměrný
počet pacientů, pro které je třeba
zajistit organizovaně péči dostupnou a kvalitní,
odpovídající aktuálnímu zdravotnímu
stavu.
Cílem je vytvoření řidšího,
ale po všech stránkách efektivnějšího
systému akutní nemocniční péče
současně s posílením nemocniční
péče následné a zlepšením
péče ambulantní. Mnozí nemocní
mohou být stejně účinně a pro
ně pohodlněji léčeni doma - při
dobré organizaci ambulantní péče včetně
domácí ošetřovatelské péče
(home care). Nejde o principiálně nový přístup
ani jenom náš problém: tento proces, probíhá
spontánně od sedmdesátých let u nás
i jinde v Evropě.
V posledních letech se ukazuje medicínská
i ekonomická potřeba tento proces podstatně
urychlit řízeným způsobem. V letech
1975 - 1989 se zvýšil počet lůžek
o 4000. V době od 1. 1. 1990 do 30. 6. 1997 ubylo přes
26 tisíc lůžek. Proces této spontánní
restrukturalizace lůžek, který probíhá
dosud (viz kapitola 2) má být nahrazen řízeným
procesem restrukturalizace, který má fázi
přípravnou (výběrová řízení)
a fázi realizační (červen 1998 - prosinec
2000). Výsledkem by mělo být snížení
kapacity o cca 10 - 11 tisíc lůžek a cca 10
- 11 tisíc lůžek by se mělo transformovat
na lůžka pro dlouhodobou (doléčovací)
péči.
2.1. Výchozí stav
Dědictvím českého zdravotnictví
z období socialismu bylo plošné nepřiměřené
množství neefektivně využívaných
lůžkových kapacit. Ve srovnání
s vyspělými státy Evropy byl a stále
je nevhodný poměr mezi velkým počtem
lůžek v nemocnicích a nedostatečným
počtem lůžek pro péči rehabilitační,
doléčovací, (lůžek pro tzv. následnou
péči). Kapacity léčeben pro dlouhodobě
nemocné pacienty (LDN), které poskytovaly a poskytují
všeobecnou dlouhodobou doléčovací péči,
byly a jsou zčásti využívány
také pro sociální (azylové) pobyty
občanů.
Neřízená restrukturalizace lůžkového
fondu začala probíhat spontánně od
roku 1990.
2.2. Pohyby ve struktuře a objemu lůžkových kapacit v letech
| 1975 | 114815 | 88542 | 26273 | |||||
| 1976 | 114925 | 88221 | 26704 | |||||
| 1977 | 115086 | 88191 | 26895 | |||||
| 1978 | 115403 | 88309 | 27094 | |||||
| 1979 | 115557 | 88581 | 26976 | |||||
| 1980 | 116760 | 88743 | 28017 | 81,07 | 81,78 | 16,4 | 13,6 | 49,6 |
| 1981 | 116079 | 88128 | 27951 | 83,92 | 82,88 | 17 | 13,5 | 74 |
| 1982 | 116210 | 88148 | 28062 | 83,89 | 82,58 | 16,8 | 13,3 | 74,5 |
| 1983 | 116549 | 88240 | 28309 | 84 | 82,55 | 16,8 | 13,3 | 73,2 |
| 1984 | 116791 | 88349 | 28442 | 83,15 | 81,78 | 16,7 | 13,2 | 72,7 |
| 1985 | 118096 | 89245 | 28851 | 81,37 | 80,82 | 16,6 | 13,1 | 68,8 |
| 1986 | 118071 | 88815 | 29256 | 80,41 | 79,1 | 16,4 | 12,9 | 70,5 |
| 1987 | 118737 | 89117 | 29620 | 79,21 | 77,86 | 16,2 | 12,7 | 70,8 |
| 1988 | 119356 | 89101 | 30255 | 77,34 | 75,95 | 16 | 12,5 | 67,7 |
| 1989 | 119102 | 88713 | 30389 | 75,89 | 74,05 | 15,9 | 12,4 | 64,6 |
| 1990 | 117358 | 88208 | 29150 | 71,86 | 69,62 | 15,4 | 12 | 60,5 |
| 1991 | 114306 | 87701 | 26605 | 71,56 | 69,04 | 15 | 11,9 | 57,8 |
| 1992 | 110249 | 85406 | 24843 | 72,88 | 70,22 | 14,4 | 11,6 | 58 |
| 1993 | 107756 | 82061 | 25695 | 73,64 | 71,59 | 14 | 11,2 | 55,4 |
| 1994 | 105161 | 80321 | 24840 | 75,23 | 73,01 | 13,5 | 10,8 | 54.3 |
| 1995 | 98228 | 74510 | 23718 | 77,62 | 72,6 | 12,8 | 10,2 | 50,1 |
| 1996 | 95173 | 71587 | 23586 | 76,9 | 74,27 | 12,3 | 9,6 | 48,8 |
| 1997 | 92979 | 70457 | 22522 | 74,9 | 71,75 | 11,8 | 9,1 | 57,1 |
Zdroj: UZIS Praha
V těchto letech ubylo 18 tisíc lůžek
v nemocnicích. Průměrná ošetřovací
doba se zkrátila téměř o 2 dny, zvýšilo
se využití lůžkových kapacit na
76% v nemocnicích. V léčebnách ubylo
téměř 8 tisíc lůžek. K
30. 6. 97 bylo v léčebnách 21 218 lůžek,
z toho zbylo už jen 6 311 lůžek v LDN. V počtech
nejsou zahrnuty kapacity nemocnic zřizovaných ministerstvem
vnitra, obrany a dopravy (cca do 2000 lůžek).
Rozbor vlivů uplatňujících se v
průběhu procesu takto rozsáhlé neřízené
restrukturalizace v letech 1990 - 1997 je nutný pro kvalifikovanou
projekci plánované fáze restrukturalizace
v letech 1998 - 2000 a je rozdělen ve třech následujících
skupinách:
A) Vlivy pravomocných rozhodnutí
Rozsah a strukturu poskytované zdravotní péče
měli ve své pravomoci zřizovatelé
zdravotnických zařízení a dále
fyzické a právnické osoby, které je
měly ve svém majetku.
Jejich vliv však ve svém důsledku vedl k žádoucí
restrukturalizaci lůžkového fondu jen v omezeném
rozsahu, spíše došlo ke vzniku nových
zdravotnických subjektů a kapacit.
B)Vlivy státní investiční politiky
ve zdravotnictví
a) strategie státní investiční politiky
státu nebyla od roku 1990 zpracována, byla nahrazována
každoroční aktualizací žádostí
o dotace ze státního rozpočtu a analýzou
aktuálních potřeb,
b) přístrojová investiční politika
je od roku 1996 regulována společnou komisí
Ministerstva zdravotnictví a Všeobecné zdravotní
pojišťovny ČR za účasti České
lékařské komory a odborných společností.
Tato komise dává společný souhlas
k umístění a provozování vybrané
nákladné zdravotnické techniky a tedy omezovala
její neodůvodněný nákup, ale
bez potřebné vazby na definovanou sít' poskytovatelů
lůžkové péče.
Státní investiční politika neodstranila
disproporce ve struktuře, technickém stavu a přístrojovém
vybavení mezi zdravotnickými zařízeními.
Pozitivně lze hodnotit, že došlo v řadě
případů ke zlepšení technického
stavu budov, vybavení přístrojovou technikou
a tak ke zlepšení komfortu poskytované zdravotní
péče pacientům. Žádoucí
restrukturalizační změny však investiční
politika státu ve svém důsledku nepřinesla.
C) Vliv systému financování zdravotní
péče
a) výše úhrady ze strany zdravotních
pojišťoven a státu vedla ke spontánní
reakci managementů nemocnic a k omezení lůžkových
kapacit lůžek některých medicínských
oborů na straně jedné, na straně druhé
však k disproporčnímu rozvoji (předimenzování)
některých lukrativních oborů,
b) zavedení systému sestupných plateb za
lůžkoden v nemocnicích ze strany zdravotních
pojišťoven, klesajících s délkou
pobytu a nedostatkem objemu prostředků k úhradě
za poskytovanou péči, vedl ke snižování
lůžkových kapacit při zkracování
průměrné ošetřovací doby
a zvyšování využití lůžek.
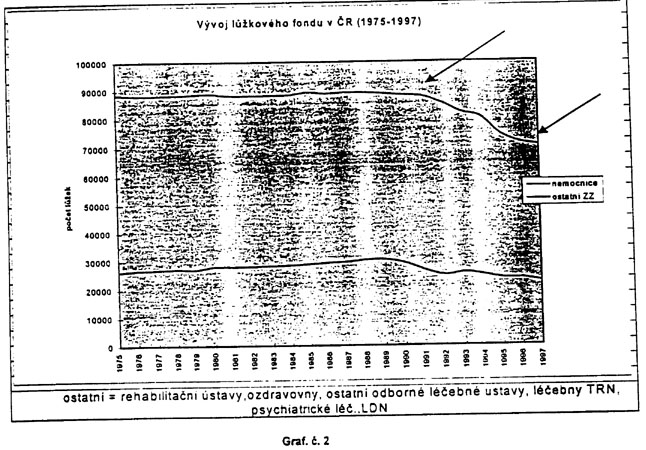
Na grafu číslo 2 na straně 4 je patrný
zlomový pokles počtu lůžek v roce 1994.
Důsledkem tohoto vlivu bylo sice žádoucí
snížení lůžkových kapacit
pro poskytování akutní zdravotní péče,
ale nedošlo k žádoucí změně
struktury.
Závěr: Managementy nemocnic v průběhu
této fáze transformace našeho zdravotnictví
zlepšily kvalitu řízení a naučily
se reagovat na zevní vlivy. Zkušenosti z let 1996
a 1997 ukazují, že systém se dnes dost pružně
umí přizpůsobit novým změnám,
zvláště úhradovému systému.
Ten se totiž nejvíce podílel na žádoucích
i nežádoucích změnách kapacit.
Nízká úhrada dlouhodobé péče
vedla nemocnice k nežádoucímu snížení
těchto kapacit. Nepodaří-li se uspokojivě
změnit úhradový systém a zvláště
pak urychleně financování následné
péče, nebude ani proces řízení
restrukturalizace úspěšný.
Plánovaný proces změny kapacit pro poskytování
nemocniční péče bude probíhat
paralelně ve dvou rovinách.
První rovinou je strukturální
fáze, jejímž cílem je na základě
výběrových řízení "nastavení"
základních parametrů struktury sítě
dle dostupnosti a poptávky po zdravotní péči
v jednotlivých regionech ČR. Součástí
této fáze je také bazální posouzení
schopnosti jednotlivých zdravotnických zařízení
poskytovat kvalitní péči podle definovaných
podmínek. Pasportizace současné odborné,
přístrojové a hmotné vybavenosti nemocnic
je cenným výstupem z tohoto procesu a bude podkladem
pro strategii personálního a investičního
zajištění resortu.
Druhou rovinou je kvalitativní fáze
- proces standardizace medicínských procesů
a vytvoření systému hodnocení kvality
výstupů těchto procesů (měřitelných
indikátorů kvality). Cílem tohoto procesu
je kontinuální optimalizace sítě zdravotnických
zařízení.
3.1 Úvod do strukturální fáze transformace
lůžkového fondu
"Řízená" restrukturalizace má
charakter procesu, který následuje za procesem "neřízené"
restrukturalizace a liší se tím, že má
stanoven cíl a způsoby pro jeho dosažení.
Realizace by se měla opírat o zpracovaný
projekt, jehož součástí by měla
být přípravná a realizační
fáze včetně zpracování subprojektů,
které řeší zmírnění
negativních dopadů tohoto procesu na zaměstnanost,
nedostatečnou dostupnost zdravotní péče
v některých lokalitách a případné
vlivy na další oblasti. Nezbytnou součástí
tak významného společenského projektu
by měla být profesionálně zpracovaná
komunikační strategie. Informační
kampaň měla být vedena s předstihem
před zahájením výběrových
řízení a je zásadním nedostatkem
provázejícím tento proces.
V průběhu ledna proběhla řada jednání,
jejichž výsledkem je dopracování struktury
tohoto projektovaného procesu.
3.2. - I. krok - Výběrová řízení
(květen 1997 - červen 1998)
Nástrojem k započetí procesu řízené
restrukturalizace se fakticky stal až institut výběrových
řízení dle zákona č. 48/1997
Sb., o veřejném zdravotním pojištění,
a oficiálním impulsem pak žádost ředitele
VZP o vypsání výběrových řízení
na poskytování lůžkové zdravotnické
péče ze dne 14. 4. 1997. K této žádosti
se postupně připojily i ostatní zdravotní
pojišťovny
Ministerstvo provedlo v letech 1995 - 1996 analýzu, která
hodnotila vývoj v oblasti lůžkového
fondu od roku 1990 do roku 1995. Z ní vyplynulo, že
je dostatek či spíše nadbytek lůžek
pro akutní péči na jedné straně,
že ale chybějí lůžka pro poskytování
tak zvané následné péče (odborné
léčebné, léčebně - rehabilitační
a ošetřovatelské péče), která
by umožnila dle stavu pacienta překlad z lůžka
pracoviště pro zajištění akutních
stavů na lůžko pracoviště zajišťujícího
následnou péči, a že je reálné
provést v tomto duchu změnu struktury nemocničního
lůžkového fondu.
Byl stanoven cílový ukazatel 5 akutních lůžek
pro hlavní obory a cca 3 lůžka na tisíc
obyvatel pro dlouhodobou (následnou) lůžkovou
péči v nemocnicích a léčebnách.
Pro výpočet těchto ukazatelů byla
použita následující data:
počet obyvatel
počet lůžek v nemocnicích a léčebnách
průměrná ošetřovací doba podle oborů
průměrné využití lůžek podle oborů
počty hospitalizovaných podle oborů
Ve spolupráci s odbornými společnostmi byly
navrženy optimální hodnoty ošetřovací
doby a využití lůžek v jednotlivých
oborech. Podle všech těchto ukazatelů byla
vypočítána potřebná kapacita
lůžkového fondu a výsledkem pak byly
indexy pro jednotlivé obory na 1000 obyvatel. Tyto výsledky
pak byly ještě posuzovány okresními
úřady (jako zřizovateli většiny
nemocnic), odbornými společnostmi a zdravotními
pojišťovnami a konfrontovány s kapacitou, strukturou
a vývojem lůžkového fondu nemocnic ve
vyspělých evropských státech.
Ke 30. 6. 1997 je v ČR 9,5 lůžek/1000 obyvatel
včetně cca 2000 lůžek v působnosti
jiných resortů než MZ. V zemích OECD
dochází k poklesu počtu lůžek,
oficiální údaje nejsou dosud publikovány.
| Země | 1992 | 1993 | 1994 | 1995 |
| Rakousko | 9,7 | 9,5 | 9,4 | 9,3 |
| Belgie | 7,8 | 7,7 | 7,6 | N/A |
| ČR | 10,7 | 10,4 | 10,2 | 9,6 |
| Dánsko | 5,1 | 5,0 | 5,0 | 4,9 |
| Finsko | 11,0 | 10,0 | 10,0 | 9,3 |
| Francie | 9,4 | 9,3 | 9,0 | 8,9 |
| SRN | 9,9 | 9,7 | 9,7 | 9,7 |
| Řecko | 5,0 | 5,0 | 5,0 | N/A |
| Maďarsko | 9,8 | 10,1 | 9,9 | 9,2 |
| Island | 15,9 | N/A | N/A | N/A |
| Irsko | 5,3 | 5,0 | 5,0 | 5,0 |
| Itálie | 6,7 | 6,7 | 6,5 | 6,4 |
| Lucembursko | 11,3 | 11,5 | 11,1 | N/A |
| Nizozemsko | 11,4 | 11,3 | 11,3 | 11,3 |
| Norsko | 14,1 | 13,9 | 13,5 | 13,3 |
| Polsko | N/A | N/A | 5,6 | N/A |
| Portugalsko | 4,5 | 4,4 | 4,3 | 4,1 |
| Španělsko | 4,1 | 4,1 | 4,0 | 4,0 |
| Švédsko | 7,6 | 7,0 | 6,5 | 6,3 |
| Turecko | 2,4 | 2,5 | 2,5 | 2,5 |
| V. Británie | 5,4 | 5,1 | 4,9 | 4,7 |
Zdroj: OECD Health Data 1997
Ministerstvem doporučené indexy počtu lůžek
pro jednotlivé hlavní obory na 1000 obyvatel byly
stanoveny následovně:
| Interna | 1,13 | chirurgie | 0,86 |
| infekce | 0,2 | ortopedie | 0,17 |
| TRN | 0,14 | urologie | 0,13 |
| neurologie | 0,28 | ORL | 0,15 |
| pediatrie | 0,56 | oftalmologie | 0,13 |
| gynekologie-porodnictví | 0,62 | dermatovenerologie | 0,1 |
Pro obory specializované péče je souhrnný
index 0,5.
Tyto indexace nejsou samozřejmě neměnné,
existuje možnost jejich úpravy s ohledem na lokální
specifické podmínky. Předpokládáme
i jejich modelaci v průběhu času, neboť
potřeba akutní lůžkové péče
zvláště v některých oborech se
snižuje úměrně s přesunem řešení
zdravotní péče do ambulantní a semiambulantní
sféry. Tento trend moderní medicíny, daný
prudkým rozvojem medicínských technologií
je nezastavitelný.
Jako cílový stav bylo stanoveno dosažení
počtu cca 54 000 lůžek na pracovištích
pro akutní péči a cca 28 000 - 30 000 lůžek
péče pro dlouhodobou péči.
Vymezením povinné spádovosti pro jednotlivá
zdravotnická zařízení ve stanovisku
MZ a následně ve smlouvách s pojišťovnami
by mělo být také ukončeno při
zachování svobodné volby lékaře
a zdravotnického zařízení nekoordinované
odmítání pacientů ve zdravotnických
zařízeních.
Od května do srpna 1997 jednalo ministerstvo opakovaně
se zdravotními pojišťovnami, odbornými
a profesními organizacemi, zástupci státní
správy a samosprávy i se zástupci zdravotnických
zařízení. Na základě těchto
jednání byl vypracován konkrétní
návrh na optimalizaci lůžkového nemocničního
fondu v České republice. Ten byl projednán
vládou (Usnesení Vlády ČR č.
326 ze dne 4. 6. 1997, č. 449 ze dne 23. 7. 1997 a č.
624 ze dne 8. 10. 1997 (viz příloha č.
1) a vymezoval tak rámcově nabídku, se
kterou stát vstupuje do výběrových
řízení.
| lůžka akutní péče | 73 000 | 53 207 | -19 793 |
| lůžka následné péče | 7 523 | 15 826 | +8 303 |
| celkem | 81 540 | 69 033 | -11 490 |
(V počtu lůžek následné péče
nejsou zvažovány odborné léčebné
ústavy).
K 31. 12. 1996 byla celková kapacita lůžkového
fondu 96 tisíc, z toho 74 tisíce pro péči
akutní a více než 21 tisíc lůžek
pro péči dlouhodobou.
Právní rámec výběrových
řízení je dán zákonem č.
48/1997 Sb. (v části osmé, § 46 - 52).
Vzhledem k jeho nejednoznačnosti a vzhledem k tomu, že
v tomto zákoně není pro ministerstvo zmocnění
k vydání prováděcích vyhlášek,
bylo nutno vypracovat řadu návazných dokumentů
v těsné spolupráci se zástupci institucí,
které jsou ze zákona účastníky
výběrových řízení.
Základní dokumenty jsou uvedeny v příloze
č. 2.
Pokyny ministra zdravotnictví k provedení jednorázových výběrových řízení - dále "Pokyny" - příloha č. 2a
Jednací řád - příloha č. 2b
Pokyny pro poskytovatele - příloha č. 2c
Posuzované předpoklady (personální,
technické, odborné a další předpoklady
- příloha č. 3. Ve Zdravotnických
novinách, 14. 11. 1997 byla tato kritéria pro poskytování
akutní lůžkové péče ve
13 základních oborech zveřejněna.
Ke zveřejnění je připraven obdobný
materiál týkající se podmínek
pro poskytování následné lůžkové
péče a podmínek pro poskytování
specializované a vysoce specializované zdravotní
péče, který bude zveřejněn
ve Věstníku MZ.
Výhledovým řešením je nová
legislativní úprava výběrových
řízení v novele zákona o veřejném
zdravotním pojištění, kde ministerstvo
uplatní své dosavadní zkušenosti z tohoto
procesu. I tento návrh zákona byl v současnosti
stažen z projednávání v Poslanecké
sněmovně Parlamentu ČR.
Kritéria pro rozhodování komise jsou podrobněji
uvedena v kapitole 3.4.1.
Stanovisko vyhlašovatele.
Na základě hlasování a vyjádření
komisí výběrového řízení
dle jednacího řádu vypracovává
ministerstvo dle § 52 zákona č. 48/1997 Sb.
stanoviska vyhlašovatele k těmto výsledkům
a doporučení pro zdravotní pojišťovny.
Vzhledem k tomu, že z uvedeného zákona nevyplývá
závaznost výsledků výběrových
řízení pro zdravotní pojišťovny,
vyvinulo ministerstvo mimořádné úsilí
o zajištění realizace smluvní sítě.
Na základě opakovaných jednání
se zástupci všech zdravotních pojišťoven.
Tyto dohodnuté mechanismy jsou zakotveny v dodatcích
k Pokynům ministra a ve stanovisku vyhlašovatele.
Součástí stanovisek vyhlašovatele je
i vyjádření ministerstva za jakých
podmínek považuje za splněnou povinnost pojišťoven
vyplývající z § 46 odstavce 1 věty
první zákona č. 48/1997 Sb. t.j. povinnost
zdravotních pojišťoven zajistit poskytování
zdravotní péče svým pojištěncům.
Tabulka č. 3:
Uzavřením smlouvy o poskytování akutní
a naásledné lůžkové péče
se zdravotnickými zařízeními dle doporučení
komise výběrového řízení
a tohoto stanoviska splní zdravotní pojišťovny
svou povinnost podle § 46 zákona č. 48/1997
Sb. na daném území
Uzavřením smlouvy o poskytování akutní
a následné lůžkové péče
se zdravotnickými zařízeními dle doporučení
komise výběrového řízení
a tohoto stanoviska splní zdravotní pojišťovny
svou povinnost podle § 46 zákona č. 48/1997
Sb. na daném území
za podmínky,
že k redukci lůžek akutní zdravotní
péče v souladu s výsledkem výběrového
řízení a se stanoviskem vyhlašovatele
nedojde před uzavřením dohod pro bezprostředně
následující smluvní zajištění
a) lůžek následné zdravotní péče
doporučených komisemi a vyhlašovatelem po skončení
druhého kola výběrového řízení
na lůžka následné péče
pro dané území,
b) lůžek akutní zdravotní péče
v jiném dostupném zdravotnickém zařízení
doporučeném komisí a vyhlašovatelem,
po ověření potřebnosti této
akutní lůžkové péče zástupcem
státní správy a okresní pobočky
pojišťovny v regionu,
c) zdravotnických zařízení, poskytujících
další formy zdravotní péče jako
je rychlá zdravotnická pomoc, lékařská
služba první pomoci a ambulantní péče
včetně její stacionární formy,
v kapacitě potřebné pro dané území,
doporučené komisemi a vyhlašovatelem a ověřené
zástupci státní správy a okresních
poboček zdravotních pojišťoven v regionu
a že podmínky,
že součástí smlouvy se zdravotnickými
zařízeními bude ujednání o
povinnosti zajištěni zdravotní lůžkové
péče v jednotlivých oborech pro obyvatele
stanoveného spádového území
v případě, že si pojištěnec
toto zdravotnické zařízení svobodně
zvolí. Tato povinnost se vztahuje též na přijímání
pacientů z domácí péče i na
překlady pacientů mezi jednotlivými zdravotnickými
zařízeními. Stanovení spádového
území bude provedeno na základě výsledků
výběrového řízení zohledňujících
nabídku zdravotnických zařízení
a po projednáni se zástupci státní
správy v okresech.
a) vydání podmínek pro standardní
poskytování výše popsaných druhů
zdravotní péče ve Věstníku
MZ ČR, návrh vyhlášky MZ ČR,
která by měla nahradit současnou vyhlášku
navazující na zákon č. 20/1966 Sb..
Vyhláška měla původně navazovat
na nově předkládaný zákon o
zdravotní péči, který však byl
Poslaneckou sněmovnou Parlamentu ČR odmítnut
v prvním čtení. Obsahem jsou definice oborů,
indikační kriteria k přijetí a propuštění,
technické, personální a organizační
a další návazné podmínky,
b) zpracování a uveřejnění
koncepce a organizačního zajištění
dostupnosti akutní přednemocniční,
ambulantní a semiambulantní péče především
v oblastech, kde tato péče má zčásti
nahradit dosud poskytovanou méně efektivní
péči na lůžkách (v oblastech
s horší geografickou dostupností),
c) vyhodnocení konkrétních regionálních
studií na poskytování péče
v transformovaných nemocničních kapacitách
ve smyslu dikce bodu předchozího - týká
se stanovení konkrétních organizačních
pravidel, řešení technických a dalších
problémů pro RZS, střediska ambulantních
a semiambulantních služeb, návaznost na spádovou
nemocnici pro dané území za vymezených
indikačních kriterií,
d) zpracování studie projikovaných změn
v zaměstnanosti s ohledem na cíle VŘ a následné
zadání studie řešení pro zmírnění
dopadů,
e) vyřešení způsobu a výše
úhrady pro následnou péči,
f) zhodnocení připravenosti kapacit pro zahájení
příjmů pacientů na lůžka
následné péče pro dané území
- harmonogram opřený o studii řešící
doplnění technických a personálních
podmínek,
g) zhodnocení majetkových problémů
- návrhy na změnu věcného břemene
u privatizovaných či k privatizaci navržených
kapacit podle výsledků VŘ,
h) zhodnocení budoucích ekonomických problémů
nemocnic, které nebyly doporučeny do sítě
smluvních zařízení a návrhy
na zmírnění dopadů s ohledem na možnosti
poskytovat jiné služby (ambulantní sektor či
sociální služby apod.),
ch) zhodnocení harmonogramu změn smluvních
podmínek podle výsledků VŘ s přihlédnutím
k harmonogramu připravenosti ze strany nemocnic,
i) nástin investiční strategie státu
(rekonstrukce, výstavba, obnova přístrojové
technologie) s ohledem na výslednou sít' smluvních
zařízení,
j) vyhodnocení námitek uchazečů a veřejnosti
Dosud uplatněné námitky nemají
charakter procedurální stížnosti, ale
vyjadřují odůvodněnou obavu ze zajištění
dostupnosti péče ve specifických oblastech
a dále problematiku majetkových a ekonomických
dopadů. MZ zvolilo přístup individuálního
projednání závažných případů
na úrovni ministryně. Výsledkem je dopracování
studií těchto oblastí.
Před zahájením vlastní realizace
bude zpracován harmonogram, který bude po projednání
se zdravotními pojišťovnami předložen
vládě.

